Resumen de los datos preliminares
Participantes: 447 personas (edad promedio 49,9 años) con dolor crónico de espalda o cuello
Entorno: Tres centros de rehabilitación en los Países Bajos
Intervención: Programa DAVID Spine individualizado de 12 semanas (2–3 sesiones por semana)
Evaluaciones: Dolor (VAS), función (ODI/NDI), kinesiophobia (TSK), fuerza isométrica del tronco y rango de movimiento (ROM) lumbar
Resultados principales
1. Mejoras funcionales notables
-
ODI (Dolor lumbar): Disminución promedio de −5,9 puntos (tamaño del efecto grande, d = 0,91)
→ El 58% de los pacientes mostró una mejora funcional ≥30% -
NDI (Dolor cervical): Disminución promedio de −3,1 puntos (tamaño del efecto moderado, d = 0,60)
→ El 35% alcanzó una mejora funcional ≥30%
2. Reducción significativa del miedo al movimiento
La Escala de Kinesiophobia de Tampa (TSK) disminuyó en aproximadamente 5,5 puntos en promedio (d = 0,8–0,9).
La reducción del miedo al movimiento probablemente contribuyó a una mejor adherencia y a un progreso continuo.
3. Aumentos sustanciales de fuerza
La fuerza isométrica del tronco mejoró de forma significativa en las seis direcciones de movimiento lumbar, con un tamaño del efecto medio de 1,13 (grande).
Las mayores ganancias se observaron en rotación y flexión lateral, movimientos clave para la estabilidad y la función diaria.
4. Reducción moderada pero significativa del dolor
-
Dolor lumbar: Reducción promedio de −0,7 puntos en una escala VAS de 10 puntos, con alrededor de un tercio de los participantes experimentando una mejoría clínicamente relevante (≥2 puntos).
-
Dolor cervical: El promedio grupal se mantuvo estable, aunque aproximadamente un tercio de los pacientes logró un alivio significativo.
5. Cambios específicos en el rango de movimiento
La rotación y la flexión lateral hacia la derecha aumentaron notablemente (+9,2° y +6,5°), mientras que se observaron pequeñas disminuciones en la rotación izquierda y la extensión.
Estos hallazgos pueden orientar futuras optimizaciones en los patrones de progresión dentro de los protocolos de entrenamiento.
Perspectivas futuras
Los autores concluyen que entre un tercio y la mitad de los pacientes alcanzaron umbrales clínicamente significativos en los diferentes resultados, lo que constituye una fuerte indicación de la eficacia del programa.
Se están llevando a cabo nuevos estudios prospectivos y controlados para validar estos hallazgos y profundizar en la comprensión de cómo la rehabilitación guiada por dispositivos puede servir mejor a diferentes poblaciones de pacientes.
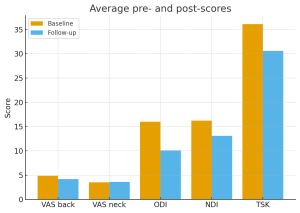
Figura 1 – Promedios antes y después del programa (VAS espalda/cuello, ODI, NDI, TSK)
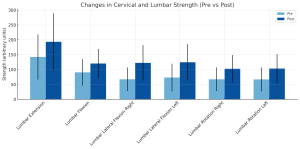
Figura 2. Cambios en la fuerza lumbar (Pre vs Post).
Se muestran los valores medios (±DE) de fuerza en extensión, flexión y rotación derecha lumbar antes (Pre) y después (Post) de participar en el programa de entrenamiento DAVID Spine. Todas las direcciones de fuerza mostraron mejoras estadísticamente significativas (p < 0,001, pruebas t pareadas).
Sobre el Concepto DAVID Spine
El Concepto DAVID Spine combina dispositivos biomecánicamente precisos, software inteligente y protocolos basados en evidencia para restaurar la función espinal de manera segura y eficaz.
Con retroalimentación en tiempo real, resultados medibles y carga progresiva, el sistema empodera tanto a terapeutas como a pacientes para monitorizar objetivamente la recuperación y lograr resultados sostenibles.
References
Babatunde, O. O., Jordan, J. L., Van der Windt, D. A., Hill, J. C., Foster, N. E., & Protheroe, J. (2017). Effective treatment options for musculoskeletal pain in primary care: A systematic overview of current evidence. PLOS ONE, 12(6), e0178621. https://doi.org/10.1371/journal.pone.0178621
Kankaanpää, M., Taimela, S., Airaksinen, O., & Hänninen, O. (1998). Back and hip extensor fatigability in chronic low back pain patients and controls. Archives of Physical Medicine and Rehabilitation, 79(4), 412–417.
Kankaanpää, M., Taimela, S., Airaksinen, O., & Hänninen, O. (1999). The efficacy of active rehabilitation in chronic low back pain: Effect on pain intensity, self-experienced disability and lumbar fatigability. Spine, 24(10), 1034–1042.
Kujala, U. M., Taimela, S., Videman, T., Battie, M. C., & Viljanen, T. (1996). Physical loading and performance as predictors of back pain in healthy adults: A 5-year prospective study. European Journal of Applied Physiology, 73(5), 452–458.
Leinonen, V., Kankaanpää, M., Luukkonen, M., Hänninen, O., Airaksinen, O., & Taimela, S. (2003). Lumbar paraspinal muscle function, perception of lumbar position, and postural control in disc herniation-related back pain. Spine, 28(8), 842–848.
Leinonen, V., Määttä, S., Taimela, S., Herno, A., Kankaanpää, M., Partanen, J., Kansanen, M., Hänninen, O., & Airaksinen, O. (2002). Impaired lumbar movement perception in association with postural stability and motor- and somatosensory-evoked potentials in lumbar spine stenosis. Spine, 27(9), 975–983.
Mannion, A. F., Müntener, M., Taimela, S., & Dvorak, J. (2001). Comparison of three active therapies for chronic low back pain: Results of a randomized clinical trial with one-year follow-up. Rheumatology, 40(7), 772–778.
Mannion, A. F., Taimela, S., Müntener, M., & Dvorak, J. (2001). Active therapy for chronic low back pain: Effect on back muscle activation, fatigability, and strength. Spine, 26(8), 897–908.
Mannion, A. F., Junge, A., Taimela, S., Müntener, M., Lorenzo, K., & Dvorak, J. (2001). Active therapy for chronic low back pain: Factors influencing self-rated disability and its change following therapy. Spine, 26(8), 920–929.
Müller, G., Pfinder, M., Clement, M., Kaiserauer, A., Deis, G., Waber, T., Rieger, S., Schwarz, D., Heinzel-Gutenbrunner, M., Straif, M., Bös, K., & Kohlmann, T. (2018). Therapeutic and economic effects of multimodal back exercise: A controlled multicentre study. Journal of Rehabilitation Medicine, 50(10), 902–910. https://doi.org/10.2340/16501977-2497
Peolsson, A., Öberg, B., & Hedlund, R. (2001). Intra- and inter-tester reliability and reference values for isometric neck strength. Physiotherapy Research International, 6(1), 15–26.
Rissanen, A., Heliövaara, M., Alaranta, H., Taimela, S., Mälkiä, E., Knekt, P., Reunanen, A., & Aromaa, A. (2002). Does good trunk extensor performance protect against back-related work disability? Journal of Rehabilitation Medicine, 34(2), 62–66.
Taimela, S., Didrich, C., & Heinrichy, M. (2000). The role of physical exercise inactivity on low back pain recurrence and absenteeism from work after active outpatient rehabilitation for recurrent-chronic LBP: A follow-up study. Spine, 25(14), 1809–1816.
Taimela, S., Takala, E. P., Asklöf, T., Seppälä, K., & Parviainen, S. (2000). Active treatment of chronic neck trouble: A prospective randomized intervention with multi-modal treatment emphasizing proprioceptive training and activated home exercises. Spine, 25(8), 1021–1027.
Taimela, S., Härkäpää, K. (1996). Strength, mobility, their changes and pain reduction in active functional restoration for chronic low back disorders. Journal of Spinal Disorders, 9(4), 306–312.
Taimela, S., Negrini, S., & Paroli, C. (2004). Functional rehabilitation of low back disorders. European Journal of Physical and Rehabilitation Medicine, 40, 29–36.
Taimela, S., Kankaanpää, M., & Luoto, S. (1999). The effect of lumbar fatigue on the ability to sense a change in lumbar position: A controlled study. Spine, 24(13), 1322–1327.
Ville Leinonen, M. D., Markku Kankaanpää, D. M. Sc., Matti Luukkonen, M. D., Martti Kansanen, D. M. Sc., Osmo Hänninen, D. M. Sc., PhD, Olavi Airaksinen, D. M. Sc., & Simo Taimela, D. M. Sc. (2003). Lumbar paraspinal muscle function, perception of lumbar position, and postural control in disc herniation-related back pain. Spine, 28(8), 842–848.
 Español
Español