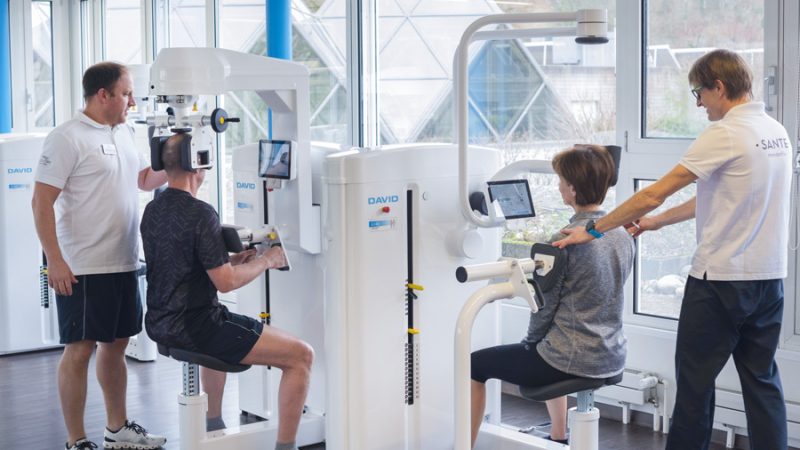
Fundamentos Biomecánicos y Neuromusculares
Biomecánica optimizada para un entrenamiento seguro y específico:
Los dispositivos DSC están diseñados para guiar los movimientos de la columna dentro de un rango seguro y controlado, protegiendo las articulaciones y generando un alto efecto neuromuscular. La configuración individual —incluidos componentes ajustables y curvas de resistencia— garantiza un movimiento fluido sin sobrecarga, incluso en condiciones de fatiga. Los pacientes suelen experimentar entrenamientos sin dolor gracias a la estabilización articular y a la distribución uniforme de la carga.
Aislamiento y reeducación neuromuscular:
En el dolor lumbar crónico, son comunes los patrones compensatorios y la descondicionamiento muscular. Los dispositivos DAVID aíslan los músculos espinales minimizando la participación de grupos musculares más fuertes mediante técnicas de fijación específicas. Estudios con EMG han confirmado una activación significativamente mayor de los extensores espinales, permitiendo una reeducación neuromuscular precisa y restaurando patrones de movimiento saludables.
Carga progresiva y personalizada:
El tratamiento comienza con cargas bajas y un rango de movimiento limitado, adaptado a la condición individual. Durante un programa típico de 12 semanas, la progresión es gradual, basada en la retroalimentación en tiempo real y la tolerancia del paciente. Las funciones de seguridad permiten entrenamientos inclusivos, incluso en pacientes con cambios degenerativos o condiciones postoperatorias.
Biofeedback y monitorización en tiempo real:
Cada dispositivo está integrado con el software EVE, que ofrece retroalimentación visual en vivo para el paciente y datos objetivos para el terapeuta. Se monitorizan la calidad del movimiento, el esfuerzo y la adherencia en tiempo real. Las pruebas de fuerza y movilidad permiten establecer cargas individualizadas y hacer seguimiento del progreso. Los pacientes se sienten más motivados, y la adherencia mejora notablemente, lo que tiene un impacto directo en los resultados.

Implementación Clínica e Integración
El DSC resulta más eficaz cuando forma parte de un programa de rehabilitación integral. La implementación estándar incluye de 2 a 3 sesiones por semana durante 8–12 semanas, complementadas con ejercicios en casa y educación al paciente. Este protocolo estructurado pero flexible se alinea con el modelo biopsicosocial y con los estándares actuales de rehabilitación.
Los programas estandarizados —como los protocolos de 16 o 24 sesiones— han sido validados clínicamente y pueden adaptarse a necesidades individuales. El progreso se monitoriza continuamente mediante el sistema EVE, lo que permite ajustes precisos. La integración multidisciplinaria facilita la colaboración entre cirujanos ortopédicos, fisioterapeutas y gestores de casos a través de datos objetivos compartidos.
Eficacia Clínica: Resultados y Beneficios
Reducción del dolor:
Diversos estudios documentan reducciones significativas del dolor tras la terapia DSC. Por ejemplo, más del 70% de los pacientes con discapacidad moderada a severa mejoran a niveles de discapacidad leves o mínimos en seis semanas. Estudios a largo plazo también muestran una mejoría sostenida hasta un año después del tratamiento.
Mejora funcional:
Las mediciones objetivas muestran aumentos en fuerza, resistencia y movilidad de la columna. Tanto los jóvenes como los adultos mayores experimentan mejoras, lo que confirma la versatilidad del concepto. La movilización progresiva ayuda a los pacientes a superar el miedo al movimiento y recuperar su independencia funcional.
Discapacidad y reincorporación laboral:
La terapia DSC ha demostrado reducir significativamente las puntuaciones de discapacidad y el ausentismo laboral. Programas aplicados en el entorno laboral han mostrado hasta un 78% de reducción en días de baja por dolor de espalda. Un estudio reportó un ahorro anual de €1.390 por paciente gracias a una menor necesidad de intervenciones y una reincorporación laboral más rápida.
Adherencia y satisfacción del paciente:
La alta implicación del paciente es una característica distintiva del enfoque DAVID. Los pacientes se sienten motivados por la retroalimentación y el progreso medible. Las clínicas reportan tasas de finalización elevadas y una retroalimentación muy positiva, con muchos pacientes dispuestos a continuar el tratamiento o recomendarlo a otros.
Aplicabilidad en diversas poblaciones:
Adolescentes, adultos en edad laboral y personas mayores se han beneficiado del DSC. Puede adaptarse para rehabilitación postoperatoria y condiciones específicas como la radiculopatía. Las funciones de seguridad y los protocolos ajustables permiten una inclusión clínica amplia.
Rentabilidad:
El impacto económico del DSC ha sido evaluado extensamente. Los estudios muestran una reducción en el uso de servicios sanitarios, un aumento de la productividad y un alto retorno de la inversión. Un programa gestionado por aseguradoras reportó un ROI de 4,7:1, con ahorros significativos en visitas médicas, pruebas de imagen y consumo de medicamentos.
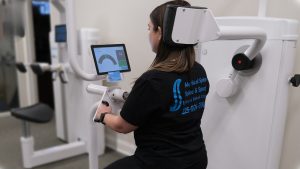
Conclusión: Un Modelo de Rehabilitación Basado en Datos
El Concepto DAVID Spine ofrece una solución sólida y basada en evidencia para el tratamiento del dolor lumbar crónico, al combinar dispositivos biomecánicamente precisos, protocolos de entrenamiento validados y software inteligente. Empodera al paciente en su proceso de recuperación, facilita la colaboración interdisciplinaria y garantiza resultados clínicos consistentes.
Para fisioterapeutas y operadores de clínicas, el DSC proporciona un enfoque reproducible y escalable que mejora la calidad asistencial y el rendimiento operativo. Para médicos y cirujanos, representa una vía conservadora y fiable que respalda los resultados del paciente y reduce la necesidad de cirugía. A medida que crece la carga sanitaria del dolor lumbar, el Concepto DAVID Spine se posiciona como una solución probada, escalable y centrada en el paciente frente a uno de los mayores desafíos de la atención sanitaria actual.
References
- Custers et al. (2024). Life. Narrative review on CNSLBP and multidisciplinary treatment strategies.
- Langella et al. (2021). Spine Journal. Comparison of 16 vs. 24 session DAVID Spine programs.
- Fehrmann et al. (2017). Zeitschrift für Orthopädie und Unfallchirurgie. Psychosocial subgroup outcomes in DAVID-based training.
- Anandani et al. (2015). Retrospective outcome study on DAVID device-based therapy in 235 patients.
- Taimela et al. (1996). Spine. Functional restoration with DAVID equipment.
- Kankaanpää et al. (1999). Spine. EMG activity of lumbar muscles during DAVID training.
- Müller et al. (2019). BMC Musculoskeletal Disorders. Cost-effectiveness of DAVID-based multimodal program.
- Daschner et al. (2006). Orthopädische Nachrichten. Long-term cost savings with DAVID (FPZ program).
- Hollmann et al. (2013). Evaluation report of DAVID training in Germany (FPZ).
- Internal outcome report (2023). GetBack Australia. One-year follow-up study in >500 patients.
- Mercedes-Benz Spain (2020). In-house prevention program using DAVID Spine Concept.
- Mining Company Outcome Report (2021). Russia. Reduction in chronic LBP and absenteeism.
- Adolescent Back Pain Study (2024). DAVID Spine results in youth population.
- Geriatric RCT (2022). DAVID device-based rehab in elderly post-hospitalization.
 English
English